Caractéristiques de la papille rénale, histologie, fonctions

- 2217
- 566
- Raphaël Meyer
Le papilles rein Ce sont les structures anatomiques du parenchyme rénal où le traitement du fluide tubulaire filtré dans les glomérulos est terminé. Le liquide qui quitte les papilles et pénètre dans les calices mineures est l'urine finale, qui sera entraînée sans modifications à la vessie urinaire.
Comme les papilles font partie du parenchyme rénal, il est nécessaire de savoir comment ce dernier est organisé. Une coupe du rein le long de son axe majeur permet de reconnaître deux bandes: un cortex appelé superficiel et un autre plus profond connu sous le nom de Marrow, dont les papilles font partie.
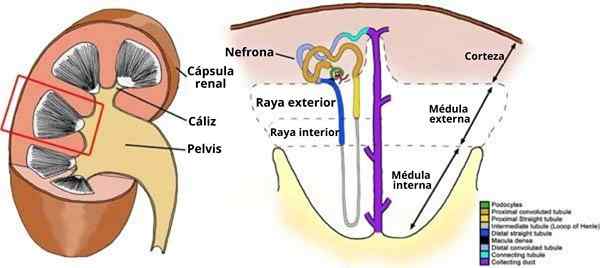 Structure rénale d'un mammifère. Chacune des "pyramides" tirées dans la structure interne du rein correspond à une papille rénale (source: Davidson, A.J., Développement rénal de souris (15 janvier 2009), STEMBOOK, ED. La communauté de recherche sur les cellules souches, STEMBOOK, DOI / 10.3824 / STEMbook.1.3. 4.1, http: // www.Carnet de sol.org. [CC par 3.0 (https: // CreativeCommons.Org / licences / par / 3.0)] via Wikimedia Commons) Le cortex rénal est un tubules et des connecteurs de connecteurs superficiels. Chaque rein a un million de néphrons.
Structure rénale d'un mammifère. Chacune des "pyramides" tirées dans la structure interne du rein correspond à une papille rénale (source: Davidson, A.J., Développement rénal de souris (15 janvier 2009), STEMBOOK, ED. La communauté de recherche sur les cellules souches, STEMBOOK, DOI / 10.3824 / STEMbook.1.3. 4.1, http: // www.Carnet de sol.org. [CC par 3.0 (https: // CreativeCommons.Org / licences / par / 3.0)] via Wikimedia Commons) Le cortex rénal est un tubules et des connecteurs de connecteurs superficiels. Chaque rein a un million de néphrons.
À l'intérieur du cortex, quelques milliers de ces connecteurs (néphrons) conduits. Ce conduit avec les néphrons que vous recevez est un lobuillo rénal.
La moelle rénale n'est pas une couche continue, mais est organisée comme dans les masses de tissu pyramide ou de cônes dont les bases larges sont orientées, vers l'écorce, avec lesquelles elles limitent, tandis que leurs sommets pointent radialement dans les calices mineures.
Chacune de ces pyramides de base représente un lobe rénal et reçoit les conduits de collecte de centaines de lobulillos. La partie la plus superficielle ou externe de chaque pyramide (1/3) est appelée moelle externe; Le plus profond (2/3) est la moelle interne et il comprend la région papillaire.
[TOC]
Caractéristiques et histologie
Les composantes les plus importantes des papilles sont les canaux papillaires de Bellini qui donnent la touche finale au liquide tubulaire qu'ils reçoivent. À la fin de son voyage à travers les conduits papillaires, ce liquide, déjà transformé en urine, est versé dans un calice mineur et ne subit pas plus de modifications.
Peut vous servir: élimination intestinaleLes conduits papillaires, relativement épais, sont les parties terminales du système tubulaire rénal et sont formées par l'union successive de certains conduits de collecte, dont lors de la sortie du cortex et de l'entrée dans les pyramides, ils sont passés des corticaux au noyau.
Les embouchures des différents conduits Bellini d'une papille. À travers cette feuille de dépistage, l'urine est versée dans le calice.
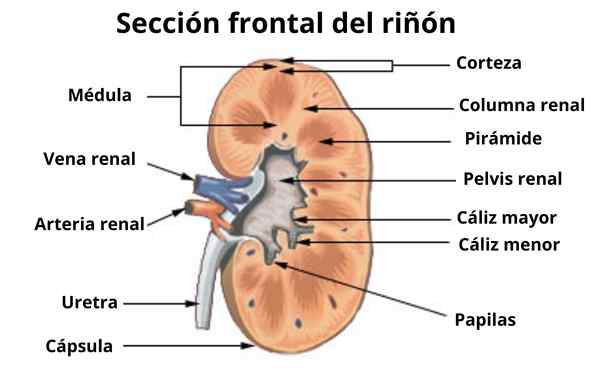 Anatomie d'un rein humain (Source: Arcadian, via Wikimedia Commons)
Anatomie d'un rein humain (Source: Arcadian, via Wikimedia Commons) En plus des conduits de Bellini, les extrémités des poignées de Henle Largo se trouvent également dans les papilles. Néphrons a appelé à ce yuxtamedulaire.
Un autre composant supplémentaire des papilles est les vaisseaux droits si appelés, qui proviennent des artérioles efférentes des néphrons yuxtamedulaires et descendent directement vers la fin des papilles, puis relèvent à nouveau à l'écorce.
Les deux poignées de Henle Largo, ainsi que les navires droits, sont des conduits dont les segments initiaux descendent en papille, et ils se courbent pour retourner à l'écorce après une route ascendante parallèle à la descente. Le flux par les deux segments serait à contre-courant.
Outre les éléments susmentionnés, la présence dans les papilles d'un ensemble de cellules sans organisation histologique précise est également décrite et auquel le nom des cellules interstitiels, une fonction inconnue, est donnée, mais cela pourrait être des précurseurs dans les processus de régénération tissulaire.
Gradient hyperosmolaire dans la moelle rénale
L'une des caractéristiques les plus remarquables de la moelle rénale et qui atteint son expression maximale dans les papilles, est l'existence d'un gradient hyperosmolaire dans le liquide interstitiel qui baigne les éléments structurels décrits.
Il est à noter que les fluides corporels se trouvent généralement dans l'équilibre osmolaire, et c'est cet équilibre qui détermine la distribution de l'eau dans les différents compartiments. L'osmolarité interstitielle, par exemple, est la même dans tout le cortex rénal et égal à celle du plasma.
Peut vous servir: tronc basque: caractéristiques, fonctions, troubles et dysfonctionnementsDans l'interstitium de la moelle rénale, curieusement, dans le cas du même compartiment, l'osmolarité n'est pas homogène, mais augmente progressivement d'environ 300 mosmol / L près du cortex, à une valeur, dans la papille humaine, environ 1200 mosmol / L.
La production et la conservation de ce gradient hyperosmolaire sont, en grande partie, le résultat de l'organisation à contre-courant déjà décrite pour des poignées et des navires droits. Les poignées contribuent à former un mécanisme multiplicateur à contre-courant qui crée le gradient.
Si l'organisation vasculaire était comme n'importe quel autre tissu, ce gradient se dissiperait parce que le courant sanguin prendrait les solutés. Les navires droits fournissent un mécanisme d'échangeur à contre-courant qui empêche le lavage et aide à maintenir le gradient.
L'existence du gradient hyperosmolaire est une caractéristique fondamentale qui, comme nous le verrons plus loin, s'ajoute à d'autres aspects qui permettent la production d'urines avec des osmolarités et des volumes variables ajustés aux besoins physiologiques imposés par les circonstances par les circonstances par les circonstances.
Les fonctions
L'une des fonctions des papilles est de contribuer à la formation du gradient hyperosmolaire et de déterminer l'osmolarité maximale qui peut être réalisée dans leur interstitium. Étroitement lié à cette fonction consiste également à contribuer à déterminer le volume urinaire et l'osmolarité.
Les deux fonctions sont associées au degré de perméabilité que les canaux papillaires offrent à l'urée et à l'eau; perméabilité associée à la présence et aux taux plasmatiques de l'hormone antidiurétique (ADH) ou de la vasopressine.
Au niveau de l'interstitium papillaire, la moitié de la concentration osmolaire est CLNA (600 mosmol / L) et l'autre moitié correspond à l'urée (600 mosmol / L). La concentration d'urée sur ce site dépend de la quantité de cette substance qui parvient à traverser la paroi du conduit papillaire vers l'interstitio.
Ceci est réalisé car la concentration d'urée augmente dans la collecte de canaux à mesure que l'eau réabsorbait, de sorte que lorsque le liquide atteint les conduits papillaires, sa concentration est si élevée que si la paroi lui permet de se propager par gradient chimique à l'interstitio.
Peut vous servir: tissu cartilagineux: caractéristiques, composants, fonctionsS'il n'y a pas d'ADH, le mur est imperméable à l'urée. Dans ce cas, sa concentration interstitielle est faible et l'hyperosmolarité est également. L'ADH favorise l'insertion de transporteurs d'urée qui facilitent la sortie de cette augmentation et son augmentation de l'interstitium. L'hyperosmolarité est alors plus élevée.
L'hyperosmolarité interstitielle est très importante, car elle représente la force osmotique qui permettra la réabsorption de l'eau qui circule à travers les conduits de collecte et papillaire. L'eau qui n'est pas réabsorba dans ces segments finaux sera enfin excrétée sous forme d'urine.
Mais pour que l'eau traverse la paroi des conduits et se réabsorbe vers l'interstitium, la présence d'aquoporines qui se produisent dans les cellules de l'épithélium tubulaire et sont insérées dans leur membrane par l'action de l'hormone antidiurétique est nécessaire.
Les conduits papillaires travaillant donc en collaboration avec l'ADH, contribuent à l'hyperosmolarité des médulla et à la production d'urine de volume et d'osmolarités variables. Avec un ADH maximum, le volume d'urine est faible et sa forte osmolarité. Sans ADH, le volume est élevé et faible osmolarité.
Les références
- Ganong WF: fonction rénale et miction, dans Revue de la physiologie médicale, 25e ed. New York, McGraw-Hill Education, 2016.
- Guyton AC, Hall Ji: Le système urinaire, dans Manuel de physiologie médicale, 13e éd, AC Guyton, JE Hall (éd.). Philadelphie, Elsevier Inc., 2016.
- Kooppen BM et Stanton BA: Mécanismes de transport rénal: NaCl et réabsorption de l'eau le long du néphron, dans: Renal Physiology 5th ed. Philadelphie, Elsevier Mosby, 2013.
- Lang F, Kurtz A: Niere, dans Physiologie des Menschen Pathophysiologie, 31 ed, RF Schmidt et al (eds). Heidelberg, Springer Medizin Verlag, 2010.
- Silbernagl S: Fonction Die Der Nieren, dans Physiologie, 6e Ed; R Klinke et al (eds). Stuttgart, Georg Thieme Verlag, 2010.

