Incroyables
- 2219
- 24
- Louna Baron
Qu'est-ce qui est incroyable?
Le Incroyables Ce sont des hormones gastro-intestinales qui stimulent la sécrétion des concentrations physiologiques d'insuline. Le terme est actuellement utilisé pour désigner deux hormones intestinales différentes, qui ont des noms techniques différents: GIP ou «polypeptide insulinotrope dépendant du glucose» et GLP-1 ou «Glucagon Type 1 Peptide».
"Indilein" est un mot et un concept inventé en 1932 par le physiologiste belge Jean La Barre, qui l'a introduit pour définir les facteurs hormonaux intestinaux qui ont complété les effets de la sécrétion sur la sécrétion pancréatique endocrinienne.
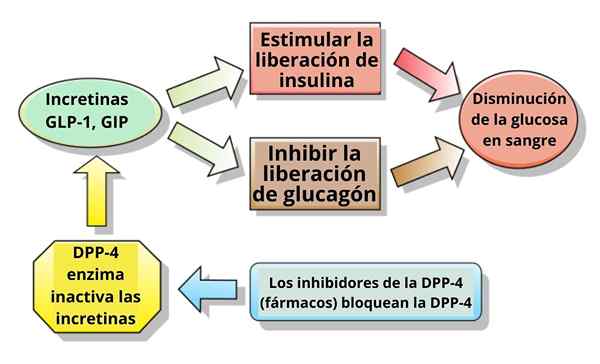
 Schéma du mécanisme d'action de certaines incrétines et de leurs inhibiteurs (Source: cas cliniques, Ilmari Karonen [CC BY-SA (http: // CreativeCommons.Org / licences / by-sa / 3.0 /)] via Wikimedia Commons)
Schéma du mécanisme d'action de certaines incrétines et de leurs inhibiteurs (Source: cas cliniques, Ilmari Karonen [CC BY-SA (http: // CreativeCommons.Org / licences / by-sa / 3.0 /)] via Wikimedia Commons) En d'autres termes, le balayage a utilisé le terme Incredin pour désigner toute hormone intestinale qui, dans des conditions physiologiques, a pu stimuler ou contribuer à la sécrétion d'hormones pancréatiques telles que l'insuline, le glucagon, le polypeptide pancréatique (PP) et la somatostatine pancréatique pancréatique et la somatostatine pancréatique somatostatine.
Cependant, à l'heure actuelle, le terme "incroyable" n'est utilisé que pour désigner les hormones capables de stimuler la synthèse de l'insuline pancréatique dépendante du glucose, en particulier deux peptides appelés GIP et LPG-1. Cependant, l'avènement des nouvelles technologies et des études endocrinologiques plus profondes pourraient révéler de nombreux autres peptides avec des activités similaires.
Types d'incrétines et sa structure
Traditionnellement, seules deux incroyables ont été définies chez l'homme: le polypeptide insulinotrope dépendant du glucose (GIP) et le peptide de type glucagon (LPG-1); Les deux hormones fonctionnent fonctionnellement sur la stimulation de la sécrétion d'insuline.
Le premier d'entre eux à être isolé était le polypeptide insulinotrope dépendant du glucose (GIP, anglais Polypeptide insulinotrope dépendant du glucose). C'est une hormone peptidique d'environ 42 acides aminés et qui appartient à la famille des peptides glucagon-sécrétin.
 Structure incrétine GIP
Structure incrétine GIP La deuxième incrétine nue était le 1 glucagon peptide (LPG-1, anglais Peptide-1 de type glucagon), qui est un sous-produit du gène qui code pour l'hormone "proglucagon"; une partie de l'extrémité C-terminale de la protéine, pour être plus exact.
Fonctions des incrétines
Initialement, les incrétines ont été définies comme les facteurs dérivés du tractus intestinal qui ont la capacité de réduire les taux plasmatiques de glucose par la stimulation de la sécrétion d'hormones pancréatiques telles que l'insuline et le glucagon.
Peut vous servir: périphérique locomotriceCe concept a été maintenu avec l'avènement de Radioinensayos, où la communication permanente entre l'intestin et le pancréas endocrinien a été confirmée.
Il a été démontré que l'administration de glucose orale est associée à une augmentation importante des taux d'insuline plasmatique, en particulier par rapport aux résultats obtenus avec le glucose administré par voie intraveineuse.
On pense que les incrétines sont responsables de la sécrétion de près de 70% de l'insuline plasmatique après l'administration de glucose orale, car ce sont des hormones secrètes en réponse à l'apport nutritif, ce qui améliore la sécrétion de glucose dépendante de l'insuline.
De nombreux efforts sont actuellement déployés concernant l'administration orale ou intraveineuse de patients incroyables pour des maladies telles que le diabète sucré de type 2 ou l'intolérance au glucose orale. En effet.
Mécanisme d'action
GIP: polypeptide insulinotrope dépendant du glucose
Cette incrétine est produite par les cellules K-intestin K (dans le duodénum et le jéjunum, en particulier) en réponse à l'ingestion de graisse ou de glucose, et est responsable de l'augmentation de la sécrétion d'insuline stimulée par le glucose.
L'expression du gène de codage pour ce facteur hormonal a été démontrée chez l'homme et les rongeurs à la fois dans l'estomac et dans l'intestin. Des études avec cette hormone indiquent qu'elle dérive d'un «progip» précurseur de 153 acides aminés, qui a deux peptides signal à ses extrémités n et c-terminales, qui sont divisées pour payer un peptide actif de 42 déchets.
La demi-vie du GIP est inférieure à 7 minutes une fois qu'elle est synthétisée et traitée enzimatiquement. Ce peptide est reconnu par un récepteur spécifique, le GIPR, qui est situé dans la membrane plasmique des cellules de pancréas, dans l'estomac, dans l'intestin grêle, dans le tissu adipeux, dans le cortex surrénalien, dans l'hypophyse, dans le tissu dans le glanche cœur, dans les poumons et dans d'autres organes importants.
Peut vous servir: osmolarité urinaireLorsque le GIP rejoint ses récepteurs dans les cellules bêta du pancréas, elle déclenche une augmentation de la production d'AMPC, également l'inhibition des canaux de potassium ATP dépendants, l'augmentation du calcium intracellulaire et, enfin, de l'exocytose de la granulés de granules de stockage d'insuline et de l'insuline et et, enfin, de l'exocytose de l'insuline de stockage d'insuline et de granules de stockage d'insuline et et enfin, de l'exocytose de l'insuline de granle de stockage d'insuline et et enfin, l'exocytose de la granulés de granules de stockage d'insuline de l'insuline et, et enfin, de l'exocytose de l'insuline de stockage de l'insuline de granle de stockage d'insuline et et enfin de l'exocytose de l'insuline de stockage d'insuline de granle.
De plus, ce peptide peut stimuler la transcription des gènes et la biosynthèse de l'insuline, ainsi que les autres composantes des cellules bêta pancréatiques pour "censurer" le glucose. Bien que le GIP fonctionne principalement comme une hormone incroyable, il exerce également d'autres fonctions dans d'autres tissus tels que le système nerveux central, les os, entre autres.
LPG-1: peptide de type glucagon
Ce peptide est produit à partir du gène qui code pour le "progcagon", c'est donc un peptide qui partage environ 50% d'identité avec la séquence du glucagon et est donc appelé peptide "de type glucagon".
Le GPL-1, un produit protéolytique post-traductionnel, est un tissu spécifique et est produit par des cellules L intestin en réponse à l'apport alimentaire. Comme le GIP, cette incrétine a la capacité d'augmenter la sécrétion d'insuline stimulée par le glucose.
Expression et traitement génétiques
Ce peptide est codé dans l'un des exons du gène proglucagon, qui est exprimé dans les cellules alpha du pancréas, dans les cellules L intestinales (dans l'ilothalamus distal) et dans les neurones du tronc cérébral et de l'hypothalamus et de l'hypothalamus.
Dans le pancréas, l'expression dudit gène est stimulée par le jeûne et l'hypoglycémie (faibles concentrations de glycémie) et est inhibée par l'insuline. Dans les cellules intestinales, l'expression du gène du proglucagon est activée par une augmentation des niveaux d'AMPC et de l'apport alimentaire.
Le produit résultant de l'expression de cette gen, le peptide de type glucagon, etc.
Il peut vous servir: axe hypothalamus-hypophyse-ovaryProduction et action
L'apport alimentaire, en particulier ceux riches en graisses et en glucides, stimule la sécrétion du peptide GLP-1 des cellules L intestinales intestinales (une stimulation nerveuse ou médiatisée peut également se produire par de nombreux autres facteurs).
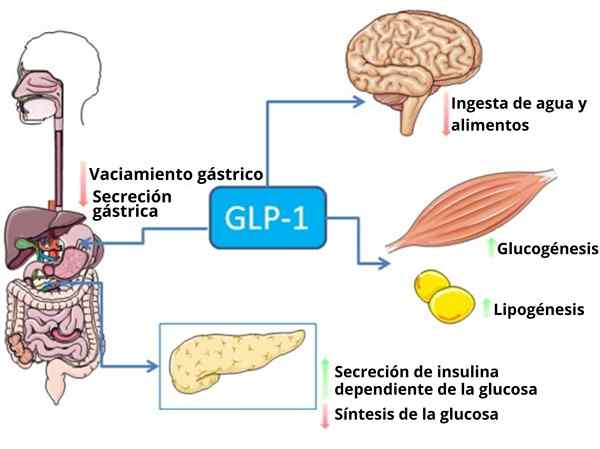 Certaines fonctions du peptide LPG-1, en plus de son action en tant qu'hormone incroyable (Source: Bqub13-Cbadia [CC par (https: // CreativeCommons.Org / licences / par / 3.0)] via Wikimedia Commons)
Certaines fonctions du peptide LPG-1, en plus de son action en tant qu'hormone incroyable (Source: Bqub13-Cbadia [CC par (https: // CreativeCommons.Org / licences / par / 3.0)] via Wikimedia Commons) Chez l'homme et les rongeurs, ce peptide est libéré vers le torrent circulatoire en deux phases: après 10 ou 15 minutes d'ingestion et par la suite à 30 ou 60 minutes. La durée de vie active de cette hormone dans le sang est inférieure à 2 minutes, car elle est rapidement inactivée protéolytiquement par l'enzyme dipeptidyl peptidase-4 (DPP-4).
Le LPG-1 rejoint un récepteur de membrane spécifique (LPG-1R) dans différentes cellules du corps, y compris certaines des cellules endocrines du pancréas, où elle stimule la sécrétion de hensuline de l'insuline dépendant du glucose.
Comme?
L'union JLP-1 de son récepteur dans les cellules bêta du pancréas active la production d'AMPC médiée par l'adénylate cyclasa dans ces cellules. Il y a une inhibition directe des canaux de potassium ATP dépendants, qui dépolarise la membrane cellulaire.
Par la suite, les niveaux de calcium intracellulaire augmentent, ce qui est le résultat de l'influence du calcium extracellulaire dépendant du GPL-1 à des canaux calciques dépendants de la tension, de l'activation des canaux de cation non sélectifs et de la mobilisation du calcium se réserve intracellulaire.
La synthèse mitochondriale de l'ATP augmente également, ce qui favorise la dépolarisation. Plus tard, les canaux potassiques dépendants de la tension se ferment, empêchant la repolarisation des cellules bêta et, enfin, l'exocytose des granules de stockage d'insuline se produit.
Dans le système gastro-intestinal, l'union du GPL-1 à ses récepteurs a un effet inhibiteur sur la sécrétion d'acides gastriques et la vidange gastrique, qui atténue l'augmentation des niveaux sanguins de glucose associés à l'apport alimentaire.

